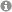Oskar Medizinpreis
Alle Patienten gleich gut behandeln, obwohl jeder Patient anders ist? Genau das ist das Ziel der Sektion ?Patientenindividuelle Endoprothetik“?an der Orthop?dischen Universit?tsklinik Regensburg am Asklepios Klinikum Bad Abbach.
Zusammen mit seinem Team forscht der stv. Klinikdirektor und Leitende Oberarzt der Klinik, Professor Dr. med. habil. Tobias Renkawitz an muskelschonenden (minimal-invasiven) und hochpr?zisen patientenindividuelle Operationstechniken. Für seine herausragenden Arbeiten zur "Verbesserung der Qualit?t und Patientensicherheit beim Hüft-und Kniegelenkersatz erhielt der Gelenkspezialist dafür in Berlin den ?Oskar Medizinpreis 2014 “ und damit einen der renommiertesten und h?chstdotierten deutschen Medizinpreise.

?bergabe des Oskar Medizinpreis 2014 durch Herrn Werner Ukas (li), Gesch?ftsführer der Stiftung Oskar-Helene-Heim an den Leitenden Oberarzt der Orthop?dischen Universit?tsklinik Regensburg am Asklepios Klinikum Bad Abbach, Herrn Prof. Dr. Tobias Renkawitz (re) auf dem Deutschen Kongress für Orthop?die und Unfallchirurgie in Berlin. Foto: Thomas Oberl?nder
Herr Professor Renkawitz, was genau verbirgt sich hinter dem Konzept der ?Patientenindividuellen Endoprothetik“ beim Knie- und Hüftgelenkersatz?
Die Idee ist im Prinzip ganz einfach. Wir wollen für unsere Patienten eine Versorgung, die der pers?nlichen Anatomie und Biomechanik entspricht, gr??tm?gliche Patientensicherheit bietet und postoperativ eine optimale Funktion gew?hrleistet. Im Konzept der Patientenindividuellen Endoprothetik nutzen wir weichteilschonende Operationstechniken, und die verschiedenen Teile des künstlichen Knie- oder Hüftgelenks bilden eine biomechanisch-dreidimensional optimierte Einheit.
Hei?t das also, für jeden Patienten ein eigenes Kunstgelenk?
Nein, im Regelfall ist das nicht n?tig. Bei unseren OP Verfahren geht es eher darum, qualitativ hochwertige Implantate, die sich seit Jahrzehnten im Einsatz bew?hrt haben, patientenindividuell angepasst so einzusetzen, dass der Patient danach im Alltag schmerzfrei eine hohe Beweglichkeit und Belastungsf?higkeit erreicht.
Sind die Unterschiede zwischen den Patienten denn wirklich so gro??
Oh ja, viel gr??er als man selbst als orthop?discher Chirurg manchmal denkt. Wir haben vor fast 10 Jahren mit unserer Arbeit an diesen Konzepten begonnen und ich bin selbst immer wieder erstaunt, wenn ich an unsere Messergebnisse von damals denke. Ein kleines Beispiel: Bei der Operation eines künstlichen Hüftgelenks wird ja die Hüftpfanne im Becken befestigt und der Hüftschaft wird im Oberschenkelknochen verankert. Unsere eigenen, aber auch andere internationale Studien belegen, dass sich die modernen ?einwachsenden“ zementfreien Hüftsch?fte beim Einbringen in den Oberschenkelknochen in eine Position drehen, in der sie stabil verankern und sicher einwachsen. Das Ausma? und die Richtung dieser Drehung ist von der Form, der Biegung und der Knochenqualit?t des Oberschenkelknochens abh?ngig und kann bei einer Patientin beispielsweise nur 3 Grad betragen, w?hrend es beim n?chsten Patienten auch einmal 30 Grad sein k?nnen, ohne dass der Chirurg dies intraoperativ tats?chlich beeinflussen k?nnte. Es w?re auch vollkommen falsch, den Hüftschaft intraoperativ in eine ?Standard-Position“ zwingen zu wollen, denn gerade in der patientenindividuell-?natürlichen“ Schaftstellung sind die Spannungskr?fte zwischen dem Knochen und der Prothese reduziert und das Einwachsverhalten optimal. Das sind wichtige Voraussetzungen für eine lange Haltbarkeit des Kunstgelenks.
Und wie l?st man dieses Problem?
Indem man die Hüftpfanne patientenindividuell genau so ausrichtet, dass sie zur Schaftdrehung passt. Im Prinzip ist das nichts anderes als ein ?Schlüssel-Schloss-Prinzip“. Die dreidimensionale Stellung der Hüftpfanne kann der orthop?dische Chirurg n?mlich sehr gut beeinflussen.
Ben?tigt man dazu eine spezielle Operationstechnik?
Traditionellerweise beginnt der orthop?dische Chirurg mit dem Einsetzen der Hüftpfanne und implantiert erst danach den Hüftschaft. Im Konzept der patientenindividuellen Endoprothetik haben wir den Operationsablauf einfach umgekehrt. Wir starten mit der Pr?peration des Hüftschaftes, bestimmen dessen patientenindividuell-dreidimensionale Position und implantieren darauf abgestimmt die Hüftpfanne. Dabei legen wir besonderen Wert auf eine besonders muskelschonende, sogenannte ?minimal-invasive“ Operationstechnik. Bei unserem Zugangsweg zum Hüftgelenk operieren wir die Patienten in Seitlage und nutzen dabei eine anatomische Muskellücke. Die wichtigen hüftumgreifenden Muskelschlingen k?nnen wir so komplett erhalten.
Aber welchen Vorteil soll dieses Verfahren für den Patienten haben?
Wenn eine Hüftprothese nicht nach dem ?Schlüssel-Schloss-Prinzip“ funktioniert, dann k?nnen die beiden Komponenten der Hüftprothese am Knochen oder auch aneinander anschlagen. Bei Betroffenen führt das nach der Operation frühzeitig zu Schmerzen und einer verringerten Gelenkbeweglichkeit. Alltagsbewegungen wie Sitzen, Fahrradfahren oder l?ngere Gehstrecken sind dann nicht mehr schmerzfrei m?glich. Au?erdem führt dieses Anschlagen zu einem vorzeitigen Verschlei? des Kunstgelenks, oftmals sind frühzeitige Wechseloperationen notwendig. Genau das k?nnen wir mit unserer patientenindividuellen Operationstechnik verhindern.
Gibt es derartige Konzepte auch bei der Implantation eines künstlichen Kniegelenks?
Patientenindividuelle Operationstechniken am Hüft- und Kniegelenk sind der Schwerpunkt unserer Arbeit. In beiden Bereichen nutzen wir dazu schon seit vielen Jahren die sogenannte ?bildfreie“ Navigationstechnologie. Mit Hilfe von Infrarotstrahlen berechnet ein Computer w?hrend der Operation in Echtzeit ein exaktes dreidimensionales Modell der Patientenanatomie. Wir erhalten so wichtige Informationen über die patientenspezifische Biomechanik und k?nnen gleichzeitig die Positionierung des Kunstgelenks exakt kontrollieren. Bei der Implantation eines künstlichen Kniegelenks nutzen wir diese Technologie aber auch, um für jeden Patienten einen optimalen Roll-Gleit-Mechanismus im Kunstgelenk umzusetzen. Damit l?sst sich nach der Operation schnell wieder die natürliche Beweglichkeit zurückgewinnen.
Für Ihre Arbeiten und neuen Operationsverfahren sind Sie 2008 vom Bundesministerium für Bildung und Forschung mit dem ?Innovationspreis für Medizintechnik“ ausgezeichnet worden, 2014 haben Sie dafür den ?Medizin-Oskar“ erhalten, eine der renommiertesten medizinische Auszeichnungen der Bundesrepublik. Mehr geht doch eigentlich nicht?
Natürlich haben wir uns im Team über diese sch?nen Auszeichnungen gefreut. Ich bin sehr froh, dass ich eine derart hohe menschliche und fachliche Qualit?t in meiner Arbeitsgruppe habe. Ohne die Unterstützung unseres Klinikdirektors, Professor Grifka, w?ren wir sicherlich nicht so weit gekommen. Noch wertvoller als jeder Preis ist für mich aber, wenn mir meine Patienten positiv über ihr schmerzfreies Leben mit ihrem künstlichen Hüft- oder Kniegelenk berichten. Genau dafür arbeiten wir.
Herr Professor Renkawitz, vielen Dank für das Gespr?ch!